 Еще сравнительно недавно хронический панкреатит считался одним из наиболее редких заболеваний органов пищеварения. Однако наблюдения последних лет свидетельствуют о том, что частота этой патологии прогрессивно растет и число лиц с указанным заболеванием, прибывающих на санаторное лечение, увеличивается с каждым годом.
Еще сравнительно недавно хронический панкреатит считался одним из наиболее редких заболеваний органов пищеварения. Однако наблюдения последних лет свидетельствуют о том, что частота этой патологии прогрессивно растет и число лиц с указанным заболеванием, прибывающих на санаторное лечение, увеличивается с каждым годом.
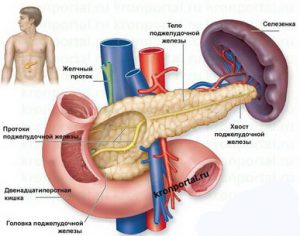
Клиническое понятие «хронический панкреатит» включает в себя ряд патологических процессов в поджелудочной железе (отек, аутолиз, некроз), для которых характерны хроническое рецидивирующее течение, чередование ремиссий и обострений, обусловленных самоактивацией ферментов, фиброз или обызвествление железы в конечной стадии. Хронический панкреатит представляет собой, в сущности, фазовый процесс, ибо в большинстве случаев (54%, по нашим данным) является продолжением острого заболевания поджелудочной железы. По мнению большинства авторов, воспалительные заболевания желчевыводящих путей этиопатогенетически тесно связаны с хроническим панкреатитом. Среди наблюдаемых больных у 68,8% хронический панкреатит был вторичным, развившимся на фоне длительной патологии желчевыводящих путей. В настоящее время считают, что главную роль в патогенезе панкреатита играют так называемые каналикулярные факторы – камни желчного и панкреатического протоков, воспалительно – склерозирующие изменения в конечном отделе желчных путей (склерозирующий папиллит). В основе клинических проявлений хроническом панкреатита лежит постепенно прогрессирующая внешнесекреторная (а затем, в ряде случаев, и инкреторная) функциональная недостаточность поджелудочной железы.
Санаторно–курортное лечение больных панкреатитом проводится комплексно, дифференцированно, с учетом зтиопатогенетической и клинической формы панкреатита и фазы его течения, степени компенсации пищеварительной функции, сопутствующих заболеваний.
Санаторно-курортный режим зависит от стадии и клинических проявлений заболевания. Больным хроническим панкреатитом в стадии стойкой ремиссии назначается тренирующий режим, при выраженном болевом синдроме и субкомпенсации функции поджелудочной железы – щадяще-тренирующий, в стадии затухающего обострения – щадящий, при обострении процесса (резкое усиление болей и высокая гиперферментемия) – постельный.
Неотъемлемым компонентом комплексного санаторного лечения больных хроническим панкреатитом является диетотерапия. Наблюдения, проведенные в клинике Института питания, показали целесообразность применения при хроническом панкреатите диеты с повышенным содержанием белка вследствие того, что дефицит белка в пище либо не усвоение его организмом может способствовать развитию панкреатита. Назначение богатой белками диеты приводит к повышению содержания в сыворотке крови ингибиторов протеолитических ферментов, а также устраняет дефицит белка в панкреатическом секрете.
Применяемая на курорте диета № 5П содержит до120 гбелка (нежирное мясо, птица, рыба, молочные продукты), 70 – 80г. легкоплавких жиров и 350 – 400г мало растворимых углеводов, общий калораж 2500 – 3000. Пища назначается дробно, 5 – 6 раз в сутки. Обращается внимание на достаточное содержание витаминов (особенно группы В) и солей кальция. Из рациона исключаются жирные блюда, копчености, экстрактивные вещества, белокочанная капуста, изделия из сдобного теста, шоколад, кофе, алкогольные напитки. Больные с выраженным болевым синдромом и высокой гиперферментемией на не сколько дней переводятся на щадящую диету с ограничением калоража до 1000 ккал (слизистые и протертые овощные супы, кисели, манная или рисовая каша на воде, отвар шиповника, некрепкий чай).
Ведущим лечебным фактором в комплексном лечении больных хроническим панкреатитом на курорте Трускавец является прием минеральной воды Нафтуся. Влияние Нафтуси на внешнесекреторную функцию поджелудочной железы осуществляется, очевидно, нервно–рефлекторным и гуморальным путем. Вода, воздействуя на органы, функционально тесно связанные с поджелудочной железой, вызывает холесекреторный эффект, увеличение экскреции холатов с желчью, усиление кислотообразующей функции желудка. Тем самым стимулируется панкреатическая секреция, поскольку ее физиологическими раздражителями являются соляная кислота и холаты, а последние к тому же активируют липазу. Липазу активируют также содержащиеся в минеральной воде ионы кальция и двухвалентной серы.